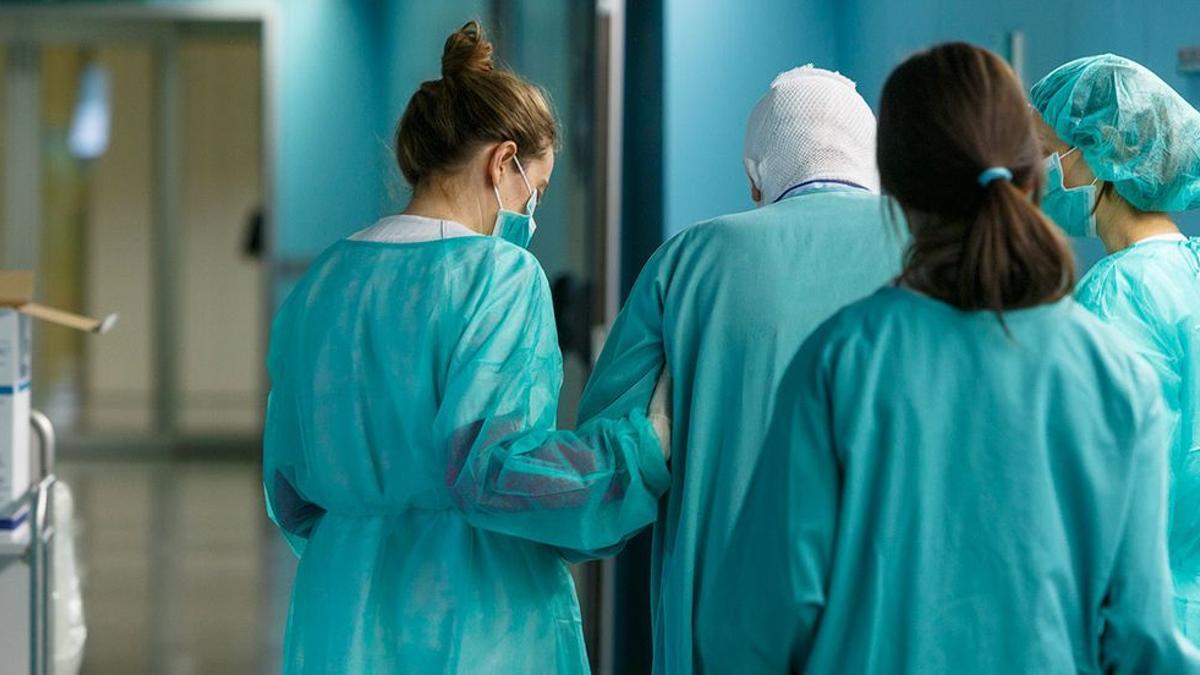
Hace un año y medio, Ferran (nombre ficticio), empleado en una empresa de reciclaje de Tarragona, fue víctima de una explosión en su lugar de trabajo. «Se me quemó el 80% del cuerpo», relata. Las secuelas físicas y psicológicas han sido —y aún son— tales que accede a hablar con EL PERIÓDICO bajo anonimato. Ferran sigue vivo gracias a un trasplante de piel que le han realizado.
Los tejidos (piel, pero no solo, también córneas, nervios, huesos, tendones, ligamentos, válvulas cardiacas o vasos sanguíneos), con frecuencia eclipsados por los órganos sólidos, son los grandes olvidados del puntero sistema de donación y trasplantes de Cataluña. Pero también salvan vidas como la de Ferran. En Cataluña, todos estos tejidos donados por personas fallecidas están custodiados en el Banc de Sang i Teixits (BST).
«Hubo una explosión donde yo trabajaba y ya me desperté en el Hospital Vall d’Hebron. Según me contaron, yo salí [del lugar del incidente] andando, desnudo y quemado… No me acuerdo de nada», relata este hombre de 60 años. «Estoy vivo de milagro. No daban por mí ni cinco duros». Aunque ahora no tiene dolor, ha perdido movilidad en los brazos. «Los muevo pero siento como si tuviera una goma elástica que me tira. Y el pecho igual. Estoy intentando que me den la incapacidad», cuenta.
Además, Ferran también sufre sordera a raíz de la explosión –»tengo los tímpanos agujerados»– y perdió algo de visión en su ojo izquierdo debido a las úlceras —»llevaba gafas en el momento de la explosión»—. «Cada dos por tres estoy en Vall d’Hebron», añade. Sus quemaduras son de tercer grado.
Cirugía
«La piel quemada de Ferran perdió su toda su función y, sin hacerle nada, hubiera muerto», cuenta Jordi Serracanta, jefe de sección de la Unidad de Quemados y del equipo de Reconstrucción de Extremidades de Vall d’Hebron. Por eso necesitaba un trasplante. «Gracias al uso de piel criopreservada del Banc de Sang i Teixits (BST) procedimos a recambiar la piel del paciente. En la primera y segunda cirugía quitamos la piel quemada y la recambiamos por piel de un donante», prosigue.
Aunque esta piel trasplantada «hace su función», la capa más superficial, la epidermis, acaba siempre sufriendo un «rechazo» en el cuerpo de la persona trasplantada. Pero no ocurre de inmediato, sino que da tiempo a que el paciente se recupere de esta primera etapa quirúrgica. Este rechazo suele producirse a las tres semanas. «Cuando ocurre, volvemos a recubrir la zona quemada con la poca piel que le queda; en el caso de Ferran, un 20%», dice Serracanta.
¿Cómo es posible que un 20% de piel sana pueda recubrir el 80% restante? «Hacemos técnicas de expansión, multiplicamos la piel para que cubra más superficie», responde. ¿Y esto por qué no se hace en un primer momento? «Porque en la urgencia no se puede cubrir toda la piel que falta. Después sí porque se hace por etapas, con cuatro cirugías posteriores», añade.
Este médico destaca la importancia de la donación de tejidos como, en este caso, la piel. «Si no se le pone esta cobertura, el paciente perdería todos los líquidos y moriría», concluye.
Suscríbete para seguir leyendo